国内专家谈乙肝病毒耐药及管理
慢性乙肝口服药抗病毒治疗已有10余年的历史,各种核苷(酸)类似物随着临床应用经验的日益积累,目前已经迈向通过优化治疗提高疗效、管理耐药的时代。各种核苷(酸)类似物都在努力寻找适合自身特点的优化方法,不仅把耐药风险降至最低,同时最大限度地提高疗效,从而真正使患者达到慢性乙肝治疗近期目标,即持久抑制乙肝病毒(HBV) DNA复制和实现乙肝病毒e抗原(HBeAg)血清学转换。
北京大学医学部 庄辉

北京大学医学部 庄辉教授
一、核苷 (酸) 类似物耐药现状
目前我国用于治疗|的核苷 (酸) 类似物 (NAs) 主要有4种:拉米夫定 (LAM)、阿德福韦酯 (ADV)、替比夫定 (LdT) 和恩替卡韦 (ETV)。在欧美及亚洲的一些国家和地区,还有替诺福韦酯 (TDF) 等。LAM治疗1年时的耐药率为24%,治疗5年时的耐药率高达70%。LdT治疗2年时,HBeAg阳性和阴性慢性乙型肝炎患者的耐药率分别为25%和11%;治疗5年时,HBeAg阳性和阴性慢性乙型肝炎患者的累积耐药率分别为42%和29%。我国报告,ADV治疗HBeAg阳性慢性乙型肝炎患者5年累积耐药率为14.6%。ETV治疗5年时的耐药率为1.2% (但在随访队列中排除了少数无应答者;治疗3年后ETV用1mg剂量;系基于108例患者的资料)。TDF单药治疗至240周时仍未检测到相关的耐药变异。
二、核苷 (酸) 类似物耐药机制及影响因素
(一) 耐药机制
病毒耐药的发生反映病毒为逃逸药物压力而发生的一系列适应性突变,最终导致病毒对药物的敏感性下降。在患者体内HBV的复制效率很高,每天可产生1012~1013个病毒颗粒,较丙型肝炎病毒 (HCV) 和人类免疫缺陷病毒 (HIV) 分别高10和100倍,HBV聚合酶是一种逆转录酶,缺乏校正能力,其错配率较高,每复制105个碱基对即可产生一个突变。依此推算,患者体内的HBV每天可发生1010~1011位点突变。HBV的基因组全长为3.2kb,如此高的突变率,HBV全基因组的每个位点均可能发生突变。HBV复制的这一特点也决定在同一患者体内的病毒构成并不均一,而是由基因序列存在差异的多种病毒株组成,这些序列不同的病毒群构成了准种 (quasispecies)。目前抗病毒治疗的NAs作用靶点均为病毒聚合酶基因,已知与耐药相关的突变均位于HBV聚合酶基因的逆转录酶区 (RT区),可分为原发耐药突变和继发耐药突变。
(二) 耐药的影响因素
1.病毒因素:包括病毒的复制速度、复制的保真性、基线的HBV DNA载量、准种、预存耐药突变、耐药突变株的适应性和复制空间等。
2.宿主因素: 包括既往抗病毒治疗史、依从性、机体免疫和代谢状况、药物遗传学和宿主的体重等。
3.药物方面:包括药物的耐药基因屏障、抗病毒效力、剂量、化学结构等。
三、耐药突变与S基因突变
由于在HBV基因组中,病毒聚合酶编码基因与包膜蛋白编码基因 (S) 的开放读码框 (ORF) 存在重叠,S基因完全被聚合酶基因覆盖,NAs治疗诱导的聚合酶编码基因的耐药突变可能使编码HBV表面抗原 (HBsAg) 的S基因发生突变,从而导致HBsAg抗原性、结构或适应性发生变化,产生免疫逃逸突变株等。有研究报道,rtA181T/sW172*突变毒株具有潜在致癌性,可能加速HCC的发展。但多数为体外细胞和动物试验研究,尚需进一步开展前瞻性临床研究证实。
四、耐药模式 (通路)
目前主要的耐药模式 (通路) 有以下5种:
(一)左旋核苷模式 (通路)
rt204位点突变。rtM204V/I可引起左旋核苷类药物 (如LAM和LdT) 耐药,进一步促进环戊烷 (烯) 类药物 (ETV) 耐药。
(二)无环磷酸盐模式 (通路)
rt236位点突变。rtN236T可导致无环磷酸盐化合物ADV耐药,并降低TDF的敏感性。
(三)共享 (公共) 模式 (通路)
rt181位点突变可导致左旋核苷类药物和ADV耐药,并降低TDF的敏感性;这一模式可见于40% ADV治疗失败和5% LAM治疗失败患者。
(四)双重模式 (通路)
rtA181T/V加rtN236T位点突变显著降低TDF的抗病毒活性[22, 35],导致持续的病毒血症[21]。
(五)ETV初治模式
rtL180M加rtM204V/I再加上rtI169、rtT184、rtS202或rtM250任意一个或多个位点突变;3个突变同时发生可导致ETV耐药。
五、多药耐药
在因耐药挽救治疗或因其他原因应用多种NAs治疗的患者体内,可能发生针对多种NAs的耐药突变,特别是用有交叉耐药的药物序贯治疗时更易发生。研究还发现,即便采用“加药”策略,如果不能迅速抑制病毒,也可能选择出多药耐药突变。不同的耐药突变共存于同一病毒株,使该毒株对多种NAs耐药。
六、抗病毒治疗应答
慢性乙型肝炎抗病毒治疗可表现为原发无应答、部分病毒学应答、完全病毒学应答、生化学应答、病毒学突破、生化学突破、病毒学反弹和肝炎发作。病毒学突破是耐药最早的临床表现。发生病毒学突破后,90%以上的患者可出现生化学突破。如不挽救治疗,可发生肝炎发作,也可能出现肝脏功能失代偿、急性肝衰竭,甚至死亡。
七、耐药的评估
(一) HBV DNA监测和随访
血清HBV DNA载量是对病毒复制水平的直接反映,HBV DNA监测对评估治疗成败至关重要。无论是在基线评估,还是治疗应答评估,抑或是病毒学突破判断上,均应使用灵敏、特异、线性范围广的实时定量PCR方法检测HBV DNA水平。为确保检测结果的稳定性和一致性,对于在同一个地方就诊的同一例患者,应坚持采取同一种检测方法进行评估。
开始NAs治疗前,应对患者进行基线HBV DNA定量检测,判断治疗适应证和预测疗效。治疗期间,应至少每3个月检测1次HBV DNA;获得完全病毒学应答后,可每3~6个月检测一次。用高耐药基因屏障药物,如ETV或TDF治疗时,如果能确保患者的依从性良好,也可考虑减少检测次数 (延长监测间隔)。
(二) 耐药基因检测
目前国内尚缺乏规范、标准、统一的耐药基因的检测方法,不同的引物、不同的测序公司、不同的试剂盒的检测结果可能不同。因此,耐药基因检测必须标准化、规范化,并用统一方法检测,根据患者的用药情况进行针对性的耐药基因检测。
常用的耐药基因检测方法有:
1.PCR直接测序法:是最常用的基因耐药检测方法之一,能测出所有变异位点,包括可能的补偿性突变和新突变位点,对于新的治疗手段,或现行治疗的新耐药相关位点突变,需用体外表型分析法验证。直接PCR测序法的灵敏度低,最低检测限为20% ,即突变株数量需达到整个病毒群的20%时,才能检测到。
2.克隆测序法:是将PCR产物连接载体后转化至细菌,跳去10~30个阳 性克隆进行测序,有助于发现混合株,并可大致确定不同序列毒株之间的相对比例,其灵敏度高于PCR直接测序法,但操作相对较复杂,费用较高。
3.限制性片段长度多态性技术(RFLP) 灵敏,最低检测限为5%,但必须针对每一个待测突变位点,分别设计特异性内切酶反应系列,仅适用于已知的耐药位点。
4.线性探针反向杂交法(INNO-LiPA) 灵敏,最低检测限为5%,可检测单个核苷酸错配,仅适用于已知的耐药位点。
5.此外,还有基因芯片技术、限制性片段质谱多态性分析、焦磷酸测序法、深度测序法等。
八、耐药管理
1.LAM和LdT耐药 加用ADV,有条件者可换用或加用TDF。
2.ADV耐药 加用或换用LAM、LdT或ETV,首选ETV;有条件者可将ADV换成TDF加另一种无交叉耐药的NA治疗。如果在用ADV治疗前,患者未曾使用过LAM或LdT,亦可换用ETV,或换用TDF或TDF-恩曲他滨合剂。由于ADV与TDF存在一定程度的交叉耐药,对于ADV耐药且病毒载量较高的患者,TDF单药治疗的疗效欠佳,可首选ETV。如曾使用过LAM、LdT,可换TDF治疗。
3.ETV耐药 可加用ADV;有条件者可换用或加用TDF。
4.TDF耐药 建议进行基因耐药分析和表型耐药分析,确定交叉耐药谱。对证实发生TDF耐药者,推荐加无交叉耐药的NA;如果患者既往无LAM耐药,也可换用ETV。如无上述检测条件,亦可考虑加用ETV治疗。
5.多药耐药 对于用LAM或LdT和ADV治疗失败的患者,怀疑多药耐药时,应进行耐药基因检测。对多药耐药患者,应联合使用核苷类似物和核苷酸类似物治疗,优先选择ETV联合TDF。但TDF目前在我国尚未上市,若出现多药耐药,处理将十分棘手。因此,多药耐药管理的关键在于预防,需反复强调初治药物选择和最大限度地抑制病毒复制的重要性,避免低耐药基因屏障NA单药序贯治疗,尽量减少或避免多药耐药的发生。
九、耐药的预防
1.仔细了解患者既往治疗史。
2.初始选用强效、低耐药药物单药长期治疗。
3.加强患者对疾病的认识和依从性教育。
4.避免单药序贯治疗。
5.严格掌握治疗适应证。
6.加强对医务人员和患者抗病毒治疗耐药预防和管理的教育。
上海复旦大学附属华山医院 施光峰

上海华山医院副院长、感染科副主任 施光峰
优化治疗策略,提高疗效和降低耐药
相对于目前的各种核苷(酸)类似物,替比夫定的临床研究数据提供了相对完整的基线优化和24周早期应答优化数据,使临床医生可通过患者基线情况和早期应答情况及时调整治疗方案,以获得更好的长期疗效,降低耐药。
基线优化GLOBE研究亚组分析显示,替比夫定治疗基线丙氨酸氨基转移酶(ALT)≥2×正常值上限(ULN)且HBV DNA<9 log10拷贝/ml的HBeAg阳性患者,104周时的HBeAg血清学转换率为47%,HBV DNA检测不到率(<300 拷贝/ml)为77%,耐药率为11%;替比夫定治疗基线HBV DNA<7 log10拷贝/ml的HBeAg阴性患者,104周时的HBV DNA检测不到率达89%,耐药率仅3%。
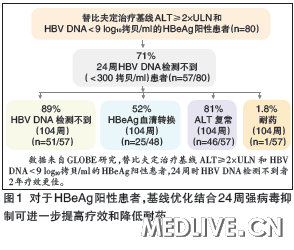
基线结合24周早期应答可进一步提高疗效替比夫定GLOBE研究亚组分析显示,替比夫定治疗基线ALT≥2×ULN和HBV DNA<9 log10拷贝/ml的HBeAg阳性患者,24周时71%的患者HBV DNA检测不到(<300 拷贝/ml);继续治疗到104周,HBV DNA检测不到率达89%,HBeAg血清学转换率为52%,而耐药率仅为1.8%(图1)。替比夫定治疗基线HBV DNA<7 log10拷贝/ml的HBeAg阴性患者,24周时95%的患者HBV DNA检测不到(<300 拷贝/ml),继续治疗到104周,HBV DNA持续检测不到率达91%,ALT复常率为83%,耐药率仅为2%(图2)。
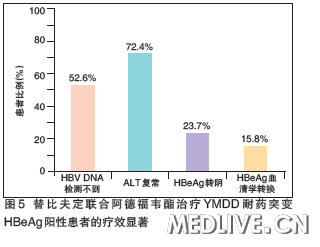
替比夫定与阿德福韦酯联合治疗YMDD耐药变异患者的疗效显著
目前对YMDD耐药变异的处理,国内外指南均建议采用两种无交叉耐药的药物进行联合治疗。2011年亚太肝脏研究学会(APASL)年会上,第三军医大学西南医院王宇明教授报告了一项研究,探讨了拉米夫定或替比夫定单药治疗2~4年后发生YMDD变异的患者,接受替比夫定联合阿德福韦酯治疗1年的疗效和安全性。结果显示,对于出现YMDD变异的患者,采用替比夫定联合阿德福韦酯治疗,12、24和52周时HBV DNA水平较基线显著下降,下降值分别为4.39、5.07和5.36 log10拷贝/ml(P<0.001);52周时,52.6%的患者HBV DNA检测不到(<300 拷贝/ml),72.4%的患者ALT复常,23.7%的患者HBeAg转阴,15.8%的患者出现HBeAg血清学转换,获得了显著疗效(图5)。
综上所述,优化治疗策略是慢性乙肝治疗的重要策略,不仅可降低核苷(酸)类似物的耐药风险,同时可能进一步提高疗效,使更多患者达到“双达标”,即强病毒抑制和高HBeAg血清学转换率,从而降低肝癌和肝硬化的发生。
南方医院感染内科 侯金林

南方医院感染内科 侯金林教授
控制病毒是治疗乙肝的根本,然而病毒耐药却是实现乙肝治疗目标的一个“路障”。坚持“双优”,即优选药物和优化治疗,实现强效降低病毒量,有利于降低耐药风险。
当前尚无法彻底清除乙肝病毒,因此治疗乙肝的目标是长期地控制病毒不复制,这样才能有效延缓疾病进展,从而预防肝硬化和肝癌的发生。然而现实中很多患者接受抗病毒治疗出现耐药,影响治疗效果。因此,刚开始接受治疗的患者必须优选药物,以减少耐药机会。
下一篇:慢乙肝治疗:停药并非越早越好