慢乙肝发生肝癌的风险预测研究进展
研究设计
本研究为大规模前瞻性队列研究,共1555例慢性乙型肝炎患者接受瞬时弹性扫描检查(LSM),其中1035例和520例患者分别被随机分配到测试假设队列和验证假设队列中。临床肝硬化的CU-HCC评分被LSM与其他参数一起进行多变量Cox回归分析所取代。
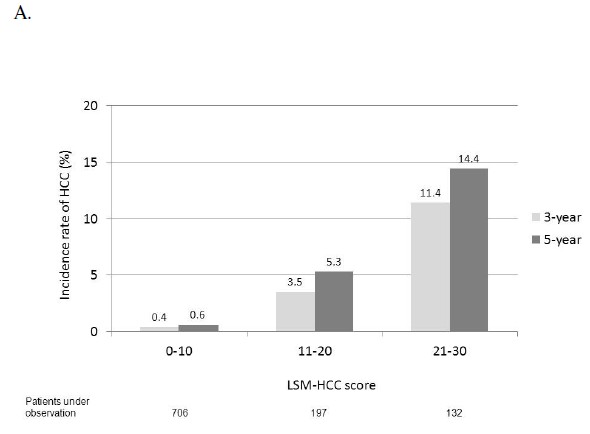
研究结果
在平均随访的69个月中,在测试假设队列中的38例(3.7%)患者和验证假设队列的17例(3.4%)患者发展为肝癌。新的LSM-HCC评分由LSM,年龄,血清白蛋白和乙肝病毒(HBV) DNA水平组成,评分值的范围为从0到30。LSM- HCC评分的受试者操作特征曲线下面积要高于CU-HCC评分(0.83-0.89 vs. 0.75-0.81)。评分界值为11时,可排除未来5年具有较高阴性预测值(99.4%-100%)肝癌。
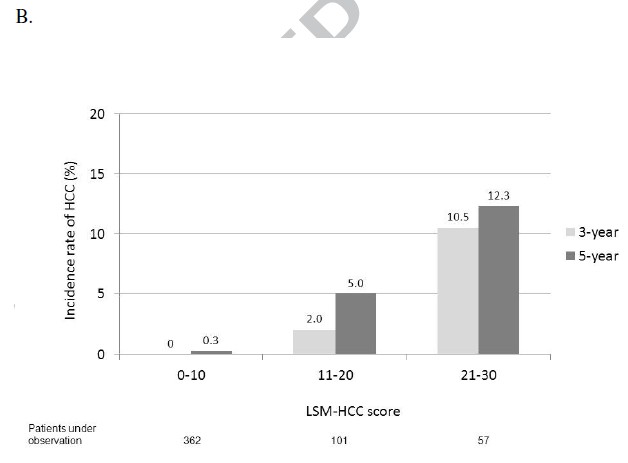
结论
LSM-HCC评分构建于肝脏硬度测定(LSM)和其他三个常规的临床和实验室参数(年龄,血清白蛋白和HBV DNA水平)基础上,可准确预测慢乙肝患者发生肝癌的风险。
本研究还发现:①LSM- HCC评分要优于美国肝病研究协会(AASLD)推荐的HCC风险监测;②LSM- HCC评分不同于血清高HBV DNA对肝硬化和HCC的风险预测;③应用LSM- HCC对CHB患者评分,可根据评分结果对CHB患者进行分层治疗,更有效地分配和利用医疗资源,早期诊断肝癌并提高治愈的机会;④谷丙转氨酶是LSM的混杂因素,由于LSM- HCC评分的高灵敏度和阴性预测值,其不会受到高水平谷丙转氨酶的影响。
知识链接》》》盘点近几年慢乙肝肝癌风险预测研究进展
2009年
香港玛丽女王医院进行的研究显示,以慢性乙肝患者的性别、年龄、乙肝病毒(HBV) DNA水平、核启动子突变和肝硬化等为基础的评分系统(GAGHCC),可有效预测患者5年和10年的肝细胞肝癌(HCC)发生危险。该研究发表于《肝脏病学杂志》(J Hepatol 2009,50:80)。
2010年
如何预测慢性乙肝感染者发生肝癌的风险?简易肝癌风险评分
评价方法:
在慢性乙肝感染人群自然史研究基础上采用涉及性别、年龄、肝癌家族史、饮酒史、肝功能(采取血清谷丙转氨酶水平ALT代表)、病毒复制水平(采取HBeAg/HBVDNA)等6项独立预测原发性肝癌风险因素指标的体系,给予标准化打分赋值,合计总分20分,得分越高,则5年或10年的原发性肝癌发生率越高。
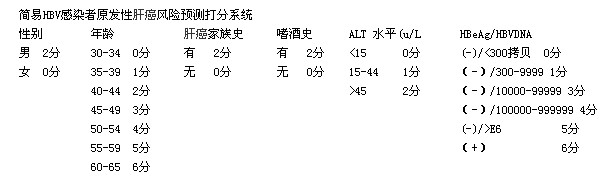
以总分7-9分水平代表所有30岁-65岁的HBV感染者的肝癌发生风险的一般水平。
0-4分水平代表最安全的人群,他们5-10年的肝癌发生风险是一般水平的10分之一到百分之一;
12分及以上为相对风险较高人群:肝癌发生风险在一般水平的10倍以上;
17分-20分水平属于相对风险级别最高的人群:肝癌发生风险接近一般水平的100倍;
上述评分系统来至台湾的大规模社区人群肝癌发生自然史的调查研究。J Clin Oncol. 2010;28:2437–2444.
优点:给出了一个简易的评估肝癌发生相对风险大小的方法;
缺点:肝功能检查、HBVM和HBVDNA等检查结果均只是来源于一次的化验结果。
提示:这是供医生参考使用的一个评估病友风险的简易方法,其结果解释还需要结合医生在掌握病情前提下的综合判断。
(来源:好大夫在线)
2012年
台科学家发现慢性乙肝患者肝癌预测因素
台北佛教慈济综合医院的Tai-Chung Tseng博士及其同事研究发现,血清乙肝表面抗原(HBsAg)水平可用于预测乙肝e抗原(HBeAg)阴性且低病毒载量乙肝患者的肝细胞癌(HCC)风险。无论乙肝病毒(HBV)DNA水平如何,高水平HBsAg均预示肝癌风险较高。该研究结果发表在《胃肠病学》5月刊上(Gastroenterology. 2012 May;142(5):1140-1149.)。
研究者随访了2,688 例B或C基因型慢性HBV感染但非肝硬化初治患者。受试者入组年龄≥28岁,经常接受肝功、血液和腹部超声等HCC监测检查,约61%为男性。平均随访时间为14.7年(范围2.5~25.8年)。
共计191例患者在随访期间发生HCC,总发病率为4.8例/1,000(人·年),基线至发生HCC平均间隔时间为11年(范围2.5~24.5年)。正如所料,HBeAg阳性、高水平HBV DNA以及高水平丙氨酸转氨酶(ALT)均与HCC高发病率相关。同时也观察到年龄较大、男性和C基因型病毒感染等其他已知HCC风险因素也均与HCC高发病率相关。结果还显示,HBsAg水平与HCC风险具有量效相关性。然而,就总体受试者或HBeAg阳性亚组而言,该相关性比其他预测因素相对较弱。
鉴于HBeAg阴性和低病毒载量患者缺少HCC风险最佳预测因素,研究者对该类患者HCC风险因素进行了深入研究。单变量分析显示,与HBsAg水平<1,000 IU/ml的患者相比,HBsAg水平≥1,000 IU/ml者发生HCC的危险比(HR)为5.4。进一步的多变量分析仍然显示高HBsAg水平为HCC的独立危险因素,HR为13.7。
研究者指出,上述结果表明,在预测HCC发生方面,HBsAg水平可作为HBV DNA水平的补充,尤其是对于低病毒载量的患者。HBsAg水平较高的低病毒载量患者比HBsAg水平较低者可能具有更多的HBV整合肝细胞,整合病毒序列导致基因组不稳定性增加,后者在肝癌发生过程中发挥重要作用,这可能是这类患者具有较高HCC风险的原因。
2013年4月
慢性HBV感染者肝癌风险评估管理规范
对于慢性HBV感染者而言,最担忧的问题是自己会不会得肝癌,因为“乙肝-肝硬化-肝癌”三部曲的阴影一直纠结在人们心中。据了解,东亚地区40%的慢性乙型肝炎患者会进展为肝硬化、肝衰竭、肝癌,因此如果乙肝患者能够预知自己患肝癌的风险、做到早期预防,则是非常有意义的事情。去年4月15日,Lancet Oncol在线报告,由中国台湾、香港和韩国学者联合开发的评分系统可较准确地评估慢性乙肝(CHB)患者的肝细胞癌(HCC)风险。
该研究纳入中国台湾3584例社区CHB患者,通过多变量Cox(考克斯)比例风险模型(见表)预测其3年、5年、10年的HCC风险,并在中国香港和韩国1505例住院患者中进行了效力验证。
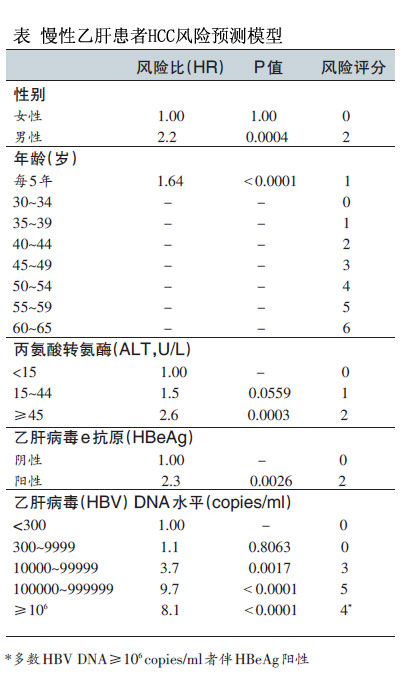
结果显示,该评分系统总分17分,HCC风险最低与最高者3年、5年和10年的HCC风险范围分别为0~23.6%、0~47.4%、0~81.6%。在验证组中,该系统预测患者3年、5年、10年HCC风险的受试者工作特征曲线下面积(AUROC)分别为0.811、0.796和0.769。
不过,美国斯坦福大学医学院Keeffe教授认为(www.cmt.com.cn),与同类研究相比,该研究首次提供了对评分系统的验证结果。但不足的是,该系统并未纳入一些已知的风险因素,如肝硬化、饮酒、HCC家族史等。此外,其数据主要来源于亚洲人群,尚未在白人或非洲人群中得到确认。确实,对于临床医生来说,关键问题是风险评分能否指导临床决策。目前看来,该评分系统可能更有助于确定HCC风险低、不需监测的患者,而不是引起评分高者监测策略的改变。我想,如果再增加一些肝硬化、饮酒、HCC家族史等方面的分值进行改进,有可能基于其风险评估进一步指导抗病毒治疗等相关措施的临床实施,以及慢性乙型肝炎患者的长期管理。
对于慢性乙型肝炎的长期管理,不单是肝病医生的任务,而且医生更要将这种意识和理念传递给病人,让病人明白该怎么来管理自己的病。据了解,日本东京大学医院有个病人管理系统,里面记录着所有病人的数据资料,其中约有8000个乙肝病人,通过随访管理能够发现大概80%的早期肝癌。早期肝癌经发现还有治愈的希望,但晚期肝癌就比较严重了,在我们国家,很多病人都是等出现了症状,身体感觉不舒服了才来医院就诊,这个时候发现的肝癌80%是晚期肝癌。因此,做好慢性病人的管理、随访,是早发现、早预防肝癌的一种有效手段。
据侯金林教授的研究,以下几种因素都会加快慢性乙肝患者疾病的发展进程:(1)年龄:年龄越大,乙肝进展的可能性越大,一般认为超过40岁是比较危险的;年龄和病因是影响肝脏疾病进展至肝硬化的因素;(2)性别:男性比女性发展的可能性更大;(3)肝癌家族史:有肝癌家族史的人,更容易发生进展(亚洲人发生肝癌肝硬化的可能性更大);(4)不良生活方式:如抽烟、喝酒等都会加重肝脏疾病;(5)环境因素:某些地方生活环境不好,食物、水源易受到污染,也是危险因素;(6)与病毒相关的乙型肝炎疾病进展的危险因素:包括高病毒载量、乙肝病毒基因型、合并感染乙肝和丙肝、病毒突变等。
针对第六点,目前的观点认为,病毒载量高,预示着肝炎进展快,发展为肝癌的可能性也比较大;而乙肝病毒载量越低,肝癌发生率越低。但是病情进展到肝癌,病毒载量一般较低,对于预测肝癌是否采用长期随访的高载量模式是否合适?个人认为,肝损害是HBV感染向肝硬化和肝癌发展的启动因子,一般而言造成肝损害的主要原因是机体自身的免疫攻击,而经过反复免疫攻击的结果是病毒量下降,肝硬化和肝癌的可能性增加。而且,免疫耐受造成的高病毒载量往往肝脏损害较轻且抗病毒治疗效果较差。如果低病毒载量更容易进展为肝硬化和肝癌,则更易于进行临床干预。当然,这些设想还有待进一步的流行病学调查证实,而这个想法恰恰是对多年奉为经典的台湾研究的冲击。必须认真阅读他们的文献,看看能否找出原则性差错和漏洞,重新设计新的研究方案?
根据上述慢性乙型肝炎患者基线变量制订的肝癌风险评分模型,REACH-B共有17个风险评分,根据性别、年龄、ALT水平、HBeAg状态和HBV DNA病毒载量计算,最高17分,REACH-B分值越低,HCC风险越低。一般来说,男性较女性分值高;年龄越大分值越高;ALT水平越高分值越高;HBeAg阳性较阴性分值水平高;HBV DNA水平越高分值越高等。患者来到医院,医生就可以根据这个模型评分表,根据患者的性别、年龄、转氨酶水平、e抗原水平等指标来计算分值,由于这些指标都是变化的,而且因人而异,因此计算出来的结果更能真实地反应患者自身的情况。医生可以根据这个结果给病人制定个性化的管理方案,优化检查项目,也就是根据患者得肝癌的可能性,有针对性地为他制定一年内该做什么检查、检查的时间、检查的频率等等。(来源:医学界)
下一篇:肝癌:乙肝患者:查体宜勤